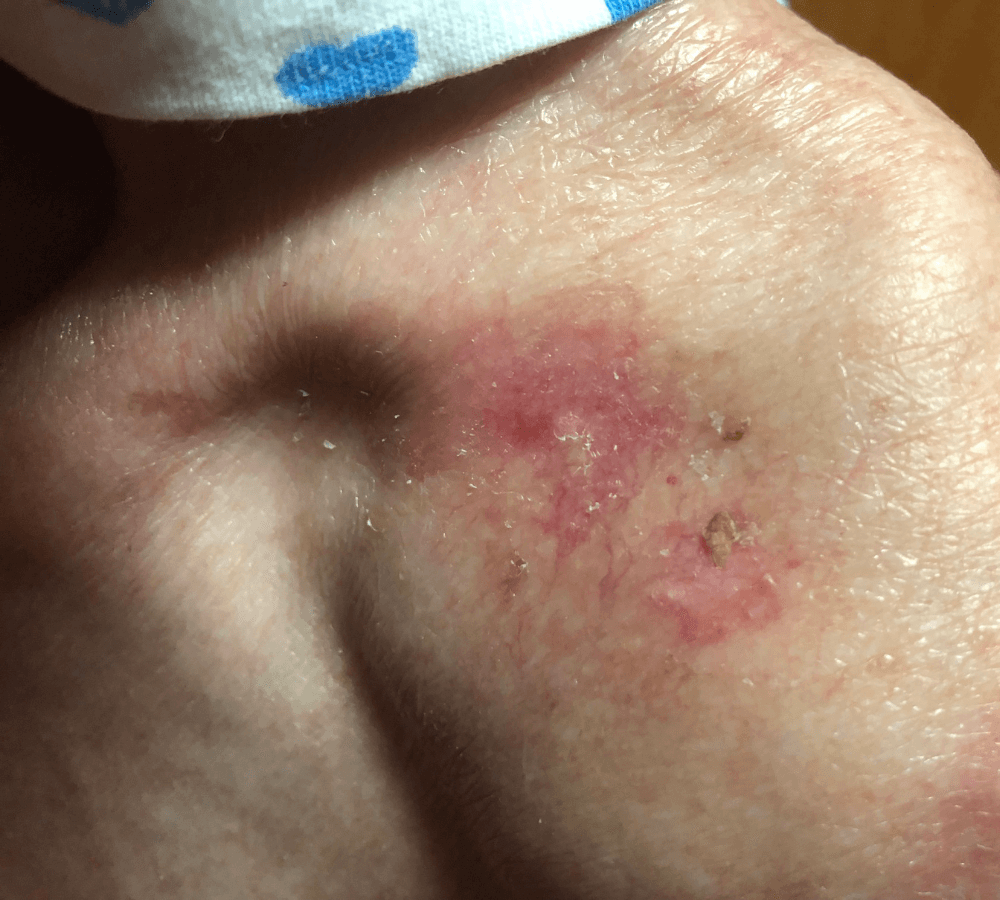
Występowanie zmian skórnych w okolicy pieluszkowej jest powszechnym problemem pacjentów w populacji pediatrycznej. Jedną z najczęstszych przyczyn powstawania wykwitów skórnych w tej okolicy u dzieci jest pieluszkowe zapalenie skóry. Jakie są przyczyny występowania tego schorzenia oraz co należy zrobić, gdy wystąpią objawy?
Co to jest pieluszkowe zapalenie skóry?
Pieluszkowe zapalenie skóry jest to stan zapalny skóry zlokalizowany w miejscu przylegania pieluszki do skóry dziecka oraz w najbliższej okolicy. Pieluszkowe zapalenie skóry jest jednym z najczęstszych schorzeń dermatologicznych wieku niemowlęcego oraz wczesnodziecięcego. Choroba najczęściej rozwija się u dzieci między 7 a 12 miesiącem życia, ale może ona także występować u osób w podeszłym wieku, przewlekle leżących, które z uwagi na nietrzymanie moczu i/lub kału wymagają stosowania pieluchomajtek. [1] [3]
Przyczyny pieluszkowego zapalenia skóry
Etiologia pieluszkowego zapalenia skóry jest wieloczynnikowa. Uważa się, że za rozwój stanu zapalnego odpowiada głównie powtarzalne działanie uszkadzających skórę czynników, takich jak:
- mocz;
- kał - enzymy zawarte w kale (chymotrypsyna, elastaza, lipaza) bezpośrednio drażnią delikatną skórę dziecka;
- detergenty;
- powtarzalne urazy mechaniczne (otarcia od pieluszki);
- długotrwała antybiotykoterapia - przewlekłe stosowanie antybiotyków zmienia florę bakteryjną przewodu pokarmowego, przyczyniając się do wzrostu populacji drożdżaków Candida albicans. Sprzyja to nadkażaniu zmian skórnych przez drożdżaki;
- choroby przebiegające z biegunką - luźne stolce zawiera dużą ilość enzymów trawiennych oraz niestrawionych składników pokarmowych, które drażnią skórę tej okolicy i sprzyjają występowaniu pieluszkowego zapalenia skóry.
Wymienione czynniki prowadzą do maceracji (uszkodzenia) naskórka, czego efektem jest zaburzenie funkcji skóry jako naturalnej bariery ochronnej. Zwiększa to wrażliwość na nadkażenie przez różne drobnoustroje, głównie bakterie oraz drożdżaki. [2] [4]
Czynniki sprzyjające pieluszkowemu zapaleniu skóry
Do czynników sprzyjających wystąpieniu pieluszkowego zapalenia skóry zaliczamy:
- różnice w budowie naskórka i skóry właściwej u niemowlęcia oraz dorosłego człowieka. Skóra niemowlęcia jest cieńsza, przyleganie komórek naskórka słabsze, a bariera skórno-naskórkowa nie jest jeszcze w pełni rozwinięta. Liczba gruczołów potowych u niemowlęcia w porównaniu do osoby dorosłej jest większa na tej samej powierzchni skóry, co sprzyja wzmożonej potliwości, zwłaszcza w okolicy pieluszkowej;
- nieprawidłowa pielęgnacja skóry okolicy pieluszkowej (preparaty zawierające alkohol, substancje zapachowe i drażniące), nieprawidłowy dobór pieluszki;
- podwyższone pH skóry i moczu - wiele bakterii obecnych w kale wykazuje zdolność produkowania enzymów (ureaz), które mogą zwiększać pH moczu;
- atopowe zapalenie skóry (AZS) - w AZS o typowym przebiegu, skóra w okolicy pieluszkowej zwykle pozostaje wolna od zmian chorobowych. Wiadomo jednak, że chorzy z atopowym zapaleniem skóry są bardziej narażeni na rozwój pieluszkowego zapalenia skóry ze względu na większą wrażliwość skóry na podrażnienia oraz uszkodzoną w przebiegu choroby barierę skórno-naskórkową. Ponadto pH skóry u osób z AZS jest podwyższone, co stanowi dodatkowy czynnik sprzyjający powstawaniu zmian w okolicy pieluszkowej;
- wady układu moczowego lub choroby przewody pokarmowego (biegunka, choroby zapalne jelit). [1] [2] [5]
Co zrobić gdy wystąpią objawy? Domowe sposoby
Pieluszkowe zapalenie skóry klinicznie manifestuje się obecnością zmian rumieniowych w okolicy pieluszkowej, którym towarzyszy obrzęk oraz złuszczanie się naskórka. Nasilenie zmian może przybierać postać od łagodnego do ciężkiego. W ciężkich przypadkach, oprócz zmian rumieniowych, dodatkowo występuje obrzęk, tworzą się pęcherzyki, krosty oraz nadżerki, a zmiany swym zasięgiem mogą obejmować także:
- wzgórek łonowy;
- pachwiny;
- uda. [1]
Podstawę leczenia pieluszkowego zapalenia skóry stanowi właściwa pielęgnacja okolicy pieluszkowej. Pieluszki powinny być wymieniane regularnie co 2-3 godziny - im częściej zmieniamy pieluszkę, tym mniejsze ryzyko wystąpienia problemów skórnych w tej okolicy.
Podczas doboru pieluszek należy unikać tych z dodatkiem cerat. Oprócz doboru odpowiedniej pieluszki, istotne jest również stosowanie przy każdej jej zmianie:
- emolientów;
- kremów barierowych (ochronnych);
- past.
Zawierają one takie składniki, jak tlenek cynku, dwutlenek tytanu, parafina, lanolina, alantoina, dekspantenol - związki te zmniejszają przeznaskórkową utratę wody oraz zabezpieczają skórę przed drażniącym działaniem moczu oraz kału. Preparaty zawierające związki cynku i miedzi wykazują działanie przeciwbakteryjne oraz mają właściwości absorbujące wilgoć (osuszają skórę).
W przypadku wystąpienia zmian rumieniowych w okolicy pieluszkowej, korzystne jest pozostawienie dziecka na około godzinę bez pieluszki - takie postępowanie znacznie przyspiesza ustępowanie objawów.
Zaleca się mycie całego ciała pod bieżącą wodą z użyciem produktów myjących o pH 5,5, bez dodatku składników zapachowych i drażniących. U dzieci z rozpoznanym atopowym zapaleniem skóry nie należy stosować nawilżanych chusteczek oczyszczających zawierających detergenty, gdyż w tej grupie pacjentów istnieje wysokie ryzyko wywołania kontaktowego zapalenia skóry. [3] [5]
Kiedy udać się do lekarza przy pieluszkowym zapaleniu skóry?
Zdecydowana większość pacjentów z rozpoznanym pieluszkowym zapaleniem skóry dobrze reaguje na zastosowanie intensywnej pielęgnacji skóry, a zmiany w okolicy pieluszkowej stopniowo ustępują. Obecność zmian nasilonych, zajmujących duży obszar skóry, niegojących się, sugeruje ich wtórne nadkażenie bakteryjne i/lub grzybicze, które wymaga wizyty u lekarza i wdrożenia odpowiedniego leczenia farmakologicznego. W przypadku bardzo nasilonego stanu zapalnego bywa konieczne włączenie miejscowych glikokortykosteroidów w postaci maści. Można je stosować na obszary zmienione chorobowo dwa razy dziennie, maksymalnie przez 7 dni. Preferuje się preparaty o słabej sile działania, stosowane przez krótki czas, tak aby uniknąć wystąpienia działań niepożądanych glikokortykosteroidów. [1] [2] [3]
Podsumowanie
Pieluszkowe zapalenie skóry jest częstym problemem dermatologicznym, dotykającym głównie niemowlęta w pierwszym roku życia. Schorzenie to może występować także u osób obłożnie chorych, w podeszłym wieku, u których ze względu na nietrzymanie moczu i/lub stolca zachodzi konieczność korzystania z pieluchomajtek. Podstawową zasadą profilaktyki i leczenia pieluszkowego zapalenia skóry jest odpowiednio dobrana i wcześnie wdrożona pielęgnacja skóry dziecka. Prawidłowa pielęgnacja skóry okolicy pieluszkowej zarówno zapobiega powstawaniu wykwitów skórnych, jak i przyspiesza ustępowanie już powstałych zmian.
Bibliografia:
[1] “Najczęstsze dermatozy w praktyce lekarza rodzinnego” J. Narbutt, wydawnictwo Edra Urban & Partner, Wrocław 2019, wydanie 1
[2] Pieluszkowe zapalenie skóry, G. Chodorowska, J. Bartosińska, A. Michalak-Stoma, Standardy medyczne/Pediatria 2013, tom 11
[3] https://forumpediatrii.pl/artykul/pieluszkowe-zapalenie-skory
[4] https://www.mp.pl/pediatria/artykuly-wytyczne/artykuly-przegladowe/167773,diagnostyka-roznicowa-pieluszkowego-zapalenia-skory
[5] https://podyplomie.pl/pediatria/34010,pieluszkowe-zapalenie-skory-aktualne-wytyczne-dotyczace-postepowania-i-prawidlowej-pielegnacji